Virus del Papiloma Humano
Los virus del papiloma humano (VPH) son un grupo de más de 200 virus relacionados. Más de 40 tipos de VPH pueden transmitirse fácilmente por contacto sexual directo, de la piel y de las membranas mucosas de personas infectadas a la piel y a las membranas mucosas de sus parejas.
Los tipos de VPH que se transmiten corresponden a dos categorías:
- VPH de bajo riesgo, los cuales no causan cáncer pero pueden causar verrugas en la piel (conocidas técnicamente como condylomata acuminata) en o alrededor de los genitales y del ano. Por ejemplo, los tipos 6 y 11 de VPH causan 90% de todas las verrugas genitales.
- VPH de alto riesgo (los cuales pueden causar cáncer). de los que hasta ahora se han identificado cerca de una docena de tipos, de los cuales dos de ellos, los tipos 16 y 18, son responsables y principales causantes del cáncer de orofaringe y cavidad oral derivados de este virus .
Las infecciones por VPH son las infecciones más comunes que se transmiten sexualmente se calcula que más de 90% y de 80%, respectivamente, de hombres y mujeres activos sexualmente serán infectados, por al menos un tipo de VPH, alguna vez en sus vidas.
¿A quién afecta ?
Cualquier persona, hombre o mujer, que haya sido activa sexualmente alguna vez puede contraer el VPH, se contagia fácilmente entre parejas por contacto sexual o mucosa con mucosa (beso profundo o ober mon kiss).
La infección es tan común que la mayoría de la gente contrae infecciones por Virus del Papiloma Humano al hacerse activa sexualmente por primera vez. Se puede tener una infección por VPH careciendo de síntomas y habiendo tenido un único contacto sexual con una persona infectada muchos años atrás.
El Virus del Papiloma Humano es la causa de, al menos, el 40% de los casos de Cáncer de Orofaringe
Rueda de Prensa celebrada el 4 de marzo de 2019
En la que participaron como ponentes, importantes especialista sobre el tema, como son:
Dr. Jesús Ruiz Contreras – Miembro del Consejo Asesor de Vacunas de la Asociación Española de Pediatría y Jefe de Servicio de Pediatría del Hospital Universitario 12 de Octubre.
Dr. Javier Gavilanes Plasencia – Médico Adjunto del Servicio de ORL del Hospital Universitario 12 de Octubre.
Dra. Lara Iglesias Docampo – Médico adjunto del Servicio de Oncología Médica del Hospital Universitario 12 de Octubre.
Dª. Mª Jesús Romero Santos – Presidenta de la Asociación Española de Pacientes de Cáncer de Cabeza y Cuello “APC”.
Dra. Miren Taberna Sanz -Médico Adjunto del Departamento de Oncología Médica de la Unidad de Cabeza y Cuello del Instituto Catalán de Oncología (ICO) IDIBEL. Hospital Duran i Reynals.
Dra. Laia Alemany Vilches – Jefa del Grupo CIBERESP en el Instituto Catalán de Oncología del Programa de Investigación de Epidemiología del Cáncer. IDIBEL. Hospital Duran i Reynals.
En ella se habló ampliamente sobre las actuales investigaciones relacionadas con el cáncer de Orofaringe por VPH y su tratamiento, la prevención y contagio del mismo.
¿Pueden evitarse las infecciones por VPH?
La vacuna contra el VPH antes de la actividad sexual reduce el riesgo de infección por los tipos de VPH que cubre la vacuna.
El Comité Asesor de Vacunas de la Asociación Española de Pediatría recomienda la vacunación frente al Virus del Papiloma Humano (VPH) tanto en niñas como en niños, a partir de los 12 años para la prevención del cáncer de cabeza y cuello (entre otras patologías oncológicas), pero la vacuna para los chicos a diferencia de las chicas, no está financiada por la Seguridad Social
En la actualidad ya hay varias vacunas en el mercado, y todas ellas protegen contra los dos tipos de Virus del Papiloma Humano más agresivos (16 y 18) y que son causantes del cáncer, pero una de ellas tiene una protección mayor pues incluye otros siete tipos virales más llegando a tener una cobertura de un 90%. Aun así, hay que tener en cuenta que no están incluidos, hoy en día, en ellas todos los tipos de virus implicados en el desarrollo de tumores .
Estas vacunas proveen una fuerte protección contra las infecciones nuevas por VPH, pero no son eficaces para tratar infecciones por VPH ya existentes o enfermedades causadas por VPH.
¿Hay alguna prueba para detectar la infección por el virus del papiloma humano en el Cáncer de Cabeza y Cuello?
En la actualidad no hay ninguna prueba concluyente para detectar cambios celulares causados por la infección del VPH en los tejidos de la cavidad oral y orofaringe.
¿Cuáles son las opciones de tratamiento para individuos infectados por VPH?
Los individuos infectados por VPH que presentan cáncer reciben generalmente el mismo tratamiento que los pacientes cuyos tumores no albergan infecciones por VPH, según el tipo y el estadio de sus tumores. Sin embargo, las personas que son diagnosticadas con cáncer de orofaringe por VPH, pueden ser tratadas de forma diferente a personas con cáncer de orofaringe cuya causa no es el VPH. La investigación reciente ha indicado que los pacientes con tumores de orofaringe por VPH tienen un mejor pronóstico y pueden salir tan bien con un tratamiento menos intenso. Estudios clínicos en curso investigan esta cuestión.
¿Cómo causan cáncer los VPH de alto riesgo?
Los VPH infectan las célulasepiteliales. Estas células, que se organizan en capas, cubren las superficies internas y externas del cuerpo, como es la garganta, .
Una vez que el VPH entra en la célula epitelial, el virus desarrolla proteínas que codifica. Dos de las proteínas hechas por los VPH de alto riesgo (la E6 y la E7) interfieren en las funciones celulares que previenen normalmente un crecimiento excesivo y ayudan a las células a crecer de forma descontrolada y para esquivar la muerte celular (apoptosis).
Muchas veces estas células infectadas son reconocidas por el sistema inmunitario y eliminadas. Sin embargo, en otras ocasiones estas células infectadas no son destruidas, lo cual termina en una infección persistente. Mientras las células infectadas siguen creciendo, pueden sufrir mutaciones en los genes celulares que promueven un crecimiento aún más anormal, lo que lleva a la formación de un área de células precancerosas, terminando en un tumor canceroso.
Otros factores pueden aumentar el riesgo de que una infección por un tipo de VPH de alto riesgo persistirá y evolucionará posiblemente a cáncer. Estos son:
- Fumar o masticar tabaco (para un riesgo mayor de cáncer de orofaringe)
- Tener un sistema inmunitario debilitado
- Tener muchos hijos (para un riesgo mayor de cáncer cervical)
- Usar anticonceptivos orales por mucho tiempo (para un riesgo mayor de cáncer del cuello uterino)
- Higiene bucal deficiente (para un riesgo mayor de cáncer de orofaringe)
- Inflamación crónica
¿Quién deberá vacunarse para prevenir el cáncer de cabeza y cuello por VPH?
Deberían vacunarse todos los chicos y chicas de entre 9 y 14 años de edad.
La Agencia Española del Medicamento tiene aprobada tres vacunas en España
Calendario de Vacunaciones de la AEP 2021
Calendario Común de Vacunación 2021 del Ministerio de Sanidad
Calendario de Vacunación en España
¿Cómo funcionan las vacunas contra VPH?
Como otras vacunaciones para proteger contra infecciones virales, las vacunas contra VPH estimulan al cuerpo para que produzca anticuerpos que, en encuentros futuros con VPH, se unirán al virus y le impedirán que infecte células. Las vacunas actuales contra VPH se basan en partículas que semejan virus (VLP) y que son formadas por componentes de la superficie de los VPH. Las partículas que semejan virus no son infecciosas porque les falta el ADN del virus. Sin embargo, se parecen mucho al virus natural, y los anticuerpos contra esas partículas tienen también actividad contra el virus natural. Se ha descubierto que las partículas son muy inmunogénicas, lo que significa que ellas causan una gran producción de anticuerpos por el cuerpo. Esto hace que las vacunas sean altamente eficaces.
¿Son efectivas las vacunas contra VPH?
Estudios en Estados Unidos
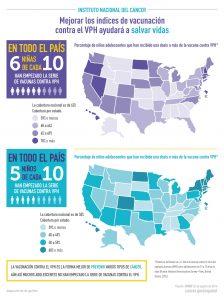
¿Por qué son importantes estas vacunas?
¿Por qué es tan importante que se vacunen más personas?
¿Qué tan seguras son las vacunas contra los VPH?
Las caídas al desmayarse pueden causar algunas veces lesiones. Estas pueden evitarse en gran parte al mantener a la persona sentada hasta por 15 minutos después de la vacunación.
¿Deberían vacunarse las personas ya infectadas por VPH?
Las vacunas no tratan las infecciones, proporcionan el beneficio máximo si la persona las recibe antes de ser activa sexualmente.
Una persona con cáncer de cabeza y cuello en la que es detectado uno de los virus (16 o 18) en la biopsia , se beneficia de la aplicación de la vacuna tetravalente o nonavalente al cubrirle posible afecciones por el resto de virus que componen esas vacunas, por lo seria aconsejable la vacunación.
